Bé 3 tuổi ở Hà Nội đối diện với loạt biến chứng nguy hiểm do cúm B từ dấu hiệu nhiều trẻ em Việt mắc phải
Bệnh nhi Đ.B.L., 3 tuổi (Hoàng Mai, Hà Nội) được gia đình đưa đến PKĐK Meklatec với các triệu chứng sốt cao 38,5°C, ho có đờm, nghẹt mũi, sổ mũi và hắt hơi trong hai ngày. Dù đáp ứng với thuốc hạ sốt nhưng tình trạng không cải thiện, gia đình đã tự điều trị kháng sinh nhưng không hiệu quả.
Qua khai thác bệnh sử, gia đình cho biết bé chưa tiêm vaccine phòng cúm và từng mắc sởi. Tại lớp học của bé cũng có 2-3 bạn bị sốt có triệu chứng tương tự, nghi ngờ lây nhiễm trong môi trường học đường.
Sau khi thăm khám, bác sĩ chuyên khoa Nhi ghi nhận bé tỉnh táo, nhịp thở 32 lần/phút, da niêm mạc hồng, không có phát ban hay xuất huyết dưới da. Khám mũi họng cho thấy có hội chứng viêm long đường hô hấp trên, dịch mũi chảy nhiều, ho khan, hắt hơi và amydal có nhiều chấm mủ. Phổi thông khí tốt, nhiều rales phế quản; tim và bụng không bất thường.
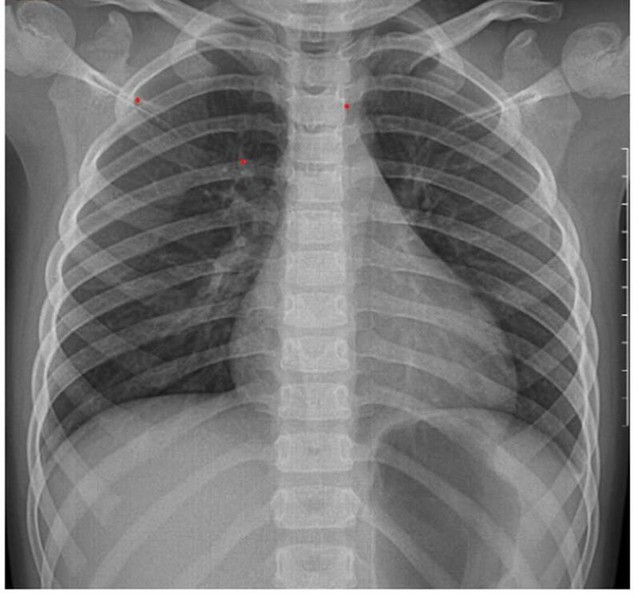
Hình ảnh X-quang tim phổi cho thấy dày nhẹ thành phế quản vùng trung tâm và vùng thấp hai phổi. Ảnh: BVCC
Để xác định làm rõ nguyên nhân, bác sĩ chỉ định loạt xét nghiệm cận lâm sàng, bao gồm tổng phân tích tế bào máu ngoại vi, CRP, test nhanh cúm A/B, X-quang tim phổi.
Kết quả nội soi Tai - mũi - họng xác định bé bị viêm mũi họng cấp và viêm amydal cấp mủ, với niêm mạc họng xung huyết và amydal hai bên sưng to, có mủ.
X-quang phổi cho thấy dày nhẹ thành phế quản ở vùng trung tâm và vùng thấp của cả hai phổi, nhưng không có tổn thương nghiêm trọng.
Test cúm, bệnh nhi bị dương tính với cúm B.
ThS.BS Trần Kim Ngọc, Chuyên khoa Nhi chẩn đoán xác định bệnh nhi Đ.B.L. mắc Cúm B biến chứng viêm phế quản và viêm amydal mủ.
Sau vài ngày điều trị theo phác đồ của bác sĩ, tình trạng bé cải thiện rõ rệt, các triệu chứng sốt, ho và nghẹt mũi giảm dần, không ghi nhận biến chứng thêm.
Cảnh giác với biến chứng cúm B
Cúm B có thể gây các biến chứng nghiêm trọng, bao gồm: Viêm phổi nguyên phát do virus, viêm phổi thứ phát do vi khuẩn, viêm tai mũi họng (như viêm amydal mủ), hoặc hiếm hơn là viêm cơ tim, tràn dịch màng phổi và suy đa tạng.
Việc chẩn đoán cúm B cần kết hợp đánh giá lâm sàng với các xét nghiệm cận lâm sàng. Sau khi xác định được giai đoạn cúm và đánh giá mức độ biến chứng, cần có phương pháp điều trị phù hợp.
ThS.BS Trần Kim Ngọc nhấn mạnh: "Cúm B thường lành tính, diễn biến thường tự khỏi tuy nhiên ở một số trường hợp gây biến chứng nặng. Điều trị thuốc kháng virus cần có chỉ định cụ thể và không thể tự ý áp dụng. Khi có bằng chứng nhiễm khuẩn thì cần điều trị kháng sinh theo đúng phác đồ, đúng liều lượng
Ai có nguy cơ mắc cúm B
Nhóm người có nguy cơ mắc cúm B nhiều nhất là: Trẻ em dưới 5 tuổi, suy dinh dưỡng, béo phì, hen, suy giảm miễn dịch; người già <65 tuổi; phụ nữ có thai; người lớn mắc bệnh mạn tính, suy giảm miễn dịch.
Trường hợp của bệnh nhi Đ.B.L. là một trường hợp điển hình rất dễ bị mắc cúm B: Trẻ em dưới 5 tuổi, đặc biệt chưa được tiêm vaccine, có tiền sử bệnh lý và tiếp xúc với môi trường có nguy cơ lây nhiễm cao như trường học và suy giảm miễn dịch (sau mắc sởi ).
Bố mẹ cần đưa trẻ đến cơ sở y tế ngay khi có các dấu hiệu nghi ngờ để được chẩn đoán và điều trị kịp thời, tránh tự ý sử dụng kháng sinh, làm chậm trễ quá trình điều trị và tăng nguy cơ kháng thuốc. "Việc chẩn đoán sớm và can thiệp kịp thời giúp giảm nguy cơ biến chứng nặng, rút ngắn thời gian bệnh và cải thiện tiên lượng”, BS Ngọc lưu ý.
Tiêm vắc xin cúm cho trẻ là mũi tiêm quan trọng mà bố mẹ cần lưu ý thực hiện từ sớm. Ảnh: BVCC
Cách phòng ngừa cúm B
Theo Tổ chức Y tế Thế giới (WHO), hàng năm, cúm gây ra khoảng 290.000-650.000 ca tử vong liên quan đến hô hấp trên toàn cầu, trong đó trẻ em và người già chiếm tỷ lệ cao. Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ (CDC) ước tính, tại Mỹ, mùa cúm 2019-2020 ghi nhận khoảng 7,3 triệu ca mắc cúm B, với hơn 50% là trẻ em dưới 18 tuổi, dẫn đến hàng nghìn ca nhập viện do biến chứng như viêm phổi hoặc nhiễm khuẩn thứ phát.
Trước thực trạng dịch cúm năm 2025 tiếp tục diễn biến phức tạp, với số ca mắc tăng cao và nguy cơ bội nhiễm nghiêm trọng. Các biến chứng kể trên có thể ảnh hưởng đến nhiều cơ quan trong cơ thể, đặc biệt là khi hệ miễn dịch suy yếu sau nhiễm cúm. Để phòng tránh các biến chứng nguy hiểm, phòng ngừa bằng vaccine được xem là “tấm khiên” hiệu quả nhất để bảo vệ trẻ.
Vaccine cúm, với hai loại chính là bất hoạt (cho trẻ từ 6 tháng) và sống giảm độc lực (cho trẻ từ 2 tuổi), giúp giảm đáng kể nguy cơ nhiễm bệnh và mức độ nghiêm trọng nếu mắc. Trẻ từ 6 tháng đến dưới 9 tuổi cần tiêm 2 mũi cách nhau ít nhất 1 tháng trong lần đầu, sau đó tiêm nhắc lại hàng năm để duy trì miễn dịch.
M.H (th)
Nguồn GĐ&XH : https://giadinh.suckhoedoisong.vn/be-3-tuoi-o-ha-noi-doi-dien-voi-loat-bien-chung-nguy-hiem-do-cum-b-tu-dau-hieu-nhieu-tre-em-viet-mac-phai-172250529102422782.htm
Tin khác

Bé gái 8 tuổi suy đa cơ quan vì viêm phổi nặng

3 giờ trước

Biến chứng thủy đậu: Một ca xin về vì sốc kháng trị, một ca phải lọc máu, chạy ECMO

5 giờ trước

Bí quyết dùng điều hòa giữ sức khỏe cả nhà khi trời nóng

2 giờ trước

Từ sốt, nôn, bé gái 11 tuổi ở Ninh Bình sốc tim nguy kịch

4 giờ trước

Hơn 6 triệu trẻ em trên toàn quốc sẽ được bổ sung vitamin A miễn phí

3 giờ trước

Tăng thuế thuốc lá ở các nước thu nhập thấp có thể ngăn ngừa 281.000 trẻ tử vong/năm

6 giờ trước