Bé trai 13 tuổi được ghép thận từ người hiến chết não
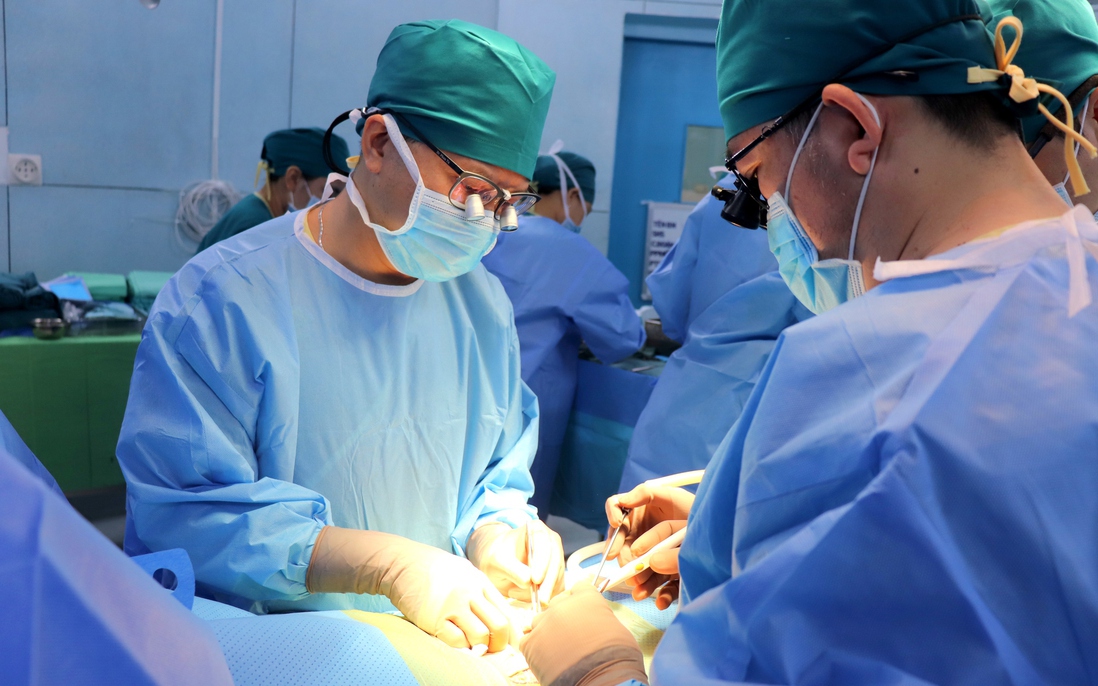
Các bác sĩ ghép thận cho bệnh nhi
Theo đó, vào tối ngày 18/12 , Bệnh viện Nhi đồng 2 (TPHCM) nhận được thông tin từ Trung tâm Điều phối ghép tạng Quốc gia về một trường hợp hiến tạng từ bệnh nhân chết não tại Bệnh viện Đa khoa tỉnh Bình Dương.
Người hiến là một bệnh nhân 47 tuổi, nhập viện trong tình trạng nguy kịch với chẩn đoán xuất huyết não. Bệnh nhân đã được chẩn đoán chết não sau nỗ lực điều trị của đội ngũ nhân viên y tế.
Ê-kíp bác sĩ nhanh chóng liên lạc với người nhận phù hợp, hoàn tất xét nghiệm, các thủ tục theo đúng quy trình. Đồng thời khẩn trương hội chẩn liên viện với Bệnh viện Chợ Rẫy (TPHCM) thống nhất các nội dung liên quan để chuẩn bị công tác lấy và ghép thận.
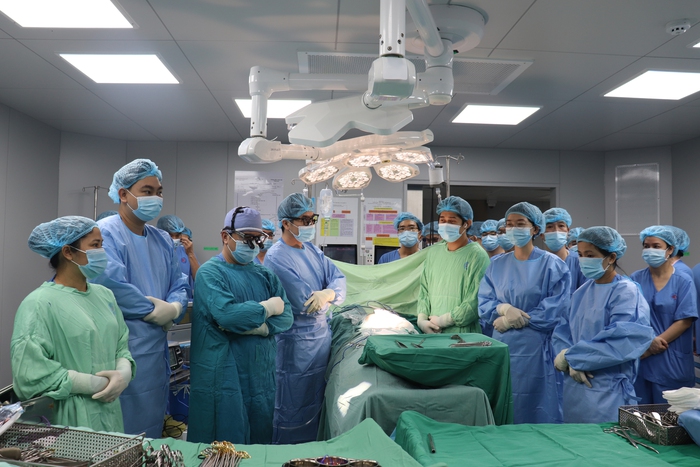
Ê-kíp lấy tạng tri ân người hiến tạng
Bệnh nhi nhận thận là một bé trai 13 tuổi, được chẩn đoán suy thận mạn giai đoạn cuối trên bệnh nền là bệnh thận IgA, đang lọc máu định kỳ tại bệnh viện nhưng không đáp ứng tốt với lịch lọc máu. Trước phẫu thuật, bệnh nhi được chỉ định chụp CT-scan dựng hình mạch máu và siêu âm Doppler nhằm đánh giá mức độ xơ hóa và tắc nghẽn mạch máu vùng chậu. Kết quả cho thấy động mạch chậu ngoài xơ hóa kèm nhiều nốt vôi hóa, tĩnh mạch chậu ngoài viêm tắc hoàn toàn.
Sau khi xác nhận sự phù hợp của thận với bé trai tại Bệnh viện Nhi đồng 2, công tác lấy và vận chuyển tạng được tiến hành ngay lập tức. Dưới sự hộ tống của cảnh sát giao thông, thận được vận chuyển trong điều kiện bảo quản nghiêm ngặt, đảm bảo không bị ảnh hưởng trong quá trình di chuyển từ Bình Dương về TPHCM. Tại Bệnh viện Nhi đồng 2, mọi công tác chuẩn bị đã hoàn tất, sẵn sàng cho ca phẫu thuật ghép thận.
Vượt qua nhiều khó khăn, thách thức
Ê-kíp phẫu thuật bao gồm các bác sĩ của Bệnh viện Nhi đồng 2 và các chuyên gia đến từ Bệnh viện Chợ Rẫy.
Khi bước vào quá trình ghép thận, các bác sĩ nhận ra thách thức lớn nhất là tình trạng xơ hóa nghiêm trọng mạch máu vùng chậu của bệnh nhi. Đây là hệ quả của quá trình điều trị suy thận kéo dài, khiến việc ghép thận gặp nhiều nguy cơ. Xơ hóa mạch máu làm giảm độ đàn hồi và lưu thông của máu, tăng nguy cơ tắc nghẽn, chảy máu hoặc thậm chí là hoại tử thận ghép.
Mặc dù tiên lượng trước những khó khăn này, song trong quá trình phẫu thuật, ê-kíp đã gặp rất nhiều thách thức để xử lý tình trạng mạch máu. Một trong những khó khăn lớn nhất là việc lựa chọn vị trí mạch máu để tiến hành khâu nối giữa mạch máu thận hiến và mạch máu của người nhận, nhằm đảm bảo máu lưu thông tốt, giúp thận mới hoạt động hiệu quả.
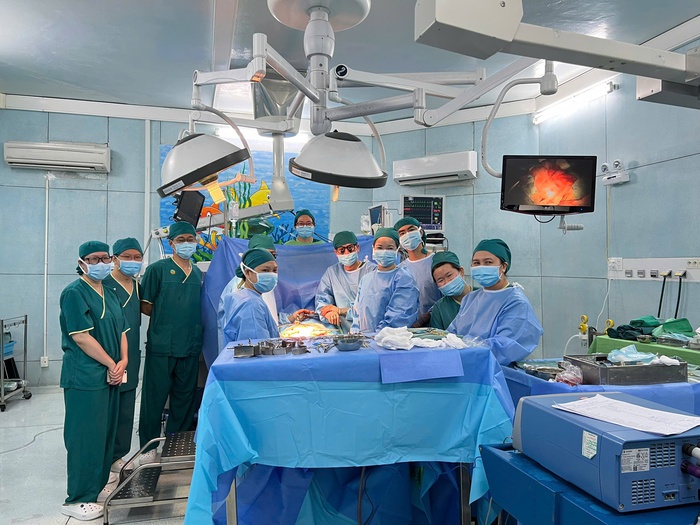
Ê-híp ghép hoàn thành cuộc phẫu thuật
Tĩnh mạch thận từ người hiến được nối vào tĩnh mạch chủ dưới bằng phương pháp khâu nối tận bên. Do động mạch chậu ngoài bị xơ hóa, nhóm phẫu thuật viên đã quyết định sử dụng động mạch chậu chung để khâu nối.
Sau khi thận được ghép thành công, bệnh nhi được chuyển vào khu hồi sức để tiếp tục điều trị sau ghép. Trong 24 giờ đầu, các xét nghiệm và cận lậm sàng kiểm tra cho thấy chức năng thận cải thiện đáng kể, thận ghép đang dần thích nghi với cơ thể. Bệnh nhi được điều trị chống đông bằng heparin liều thấp và theo dõi siêu âm Doppler hàng ngày sau phẫu thuật. Các dấu hiệu tưới máu thận được theo dõi sát, và kết quả cho thấy thận ghép hoạt động tốt.
Đến nay, tình trạng bệnh nhi đã ổn định, ăn uống được, bệnh nhi tiểu khá và chức năng thận trở về bình thường.
BS.CKI. Phan Nguyễn Ngọc Tú - Phòng Kế hoạch Tổng hợp, Bệnh viện Nhi đồng 2 cho biết, tính đến thời điểm hiện tại bệnh viện đã thực hiện thành công 33 trường hợp ghép thận cho trẻ em, trong đó có 3 trường hợp ghép thận từ người hiến chết não.
Theo bác sĩ Tú, đây là trường hợp đầu tiên ê-kíp phẫu thuật viên gặp khó khăn về tình trạng xơ hóa mạch máu vùng chậu ở bệnh nhi. Ca ghép thận này không chỉ mang lại sự sống cho bệnh nhi mà còn là minh chứng cho sự phát triển của y học Việt Nam trong lĩnh vực ghép tạng, mở ra hy vọng mới cho nhiều bệnh nhi khác đang chờ đợi ghép thận.
Đông Quân
Nguồn Phụ Nữ VN : https://phunuvietnam.vn/be-trai-13-tuoi-duoc-ghep-than-tu-nguoi-hien-chet-nao-2024122818462746.htm
Tin khác

Cứu sống bé trai 8 tuổi ngừng tim, ngừng thở do uống nhầm thuốc trừ sâu

một giờ trước

Y học cổ truyền trong điều trị rối loạn lipid máu

2 giờ trước

7 lợi ích sức khỏe của vitamin E

5 giờ trước

Nên tắm nước nóng hay nước lạnh?

6 giờ trước

Người mắc huyết khối tĩnh mạch sâu có nên tập thể dục?

3 giờ trước

Tiêm vắc-xin và xử lý vết thương đúng cách giúp giảm nguy cơ tử vong do bệnh dại

một giờ trước
