Bệnh nhân nhiễm nấm được bác sĩ cứu khỏi cảnh liệt 2 chân
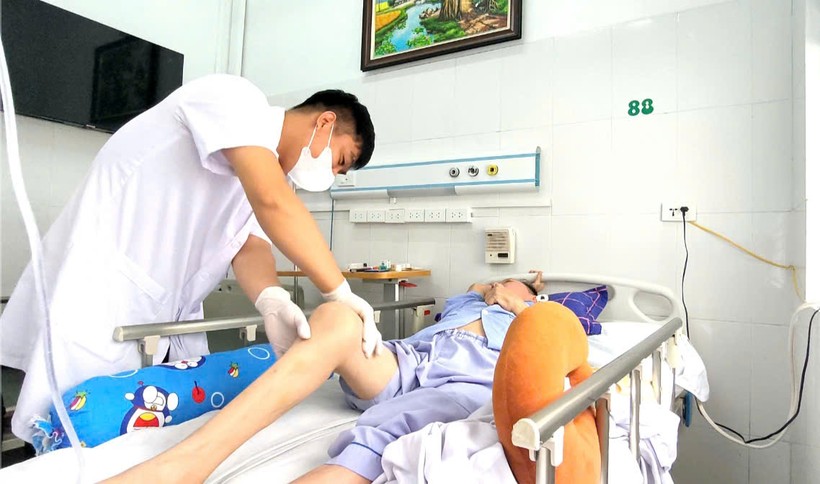
Bệnh nhân đã dần kiểm soát được nửa thân dưới
Nấm có thể gây biến chứng nặng nề
Ông N.K.C, bệnh nhân trong câu chuyện, từng có tiền sử viêm đa khớp dạng thấp từ năm 2012 và phải sử dụng thuốc corticoid trong thời gian dài. Tháng 2/2023, ông bị rạn đốt sống ngực và được phẫu thuật cố định cột sống bằng hệ thống nẹp vít tại các đốt sống D2–D5.
Tuy nhiên, gần hai năm sau, ông bất ngờ bị yếu liệt hai chân, không kiểm soát được tiểu tiện và được chẩn đoán viêm tủy cắt ngang – một tình trạng viêm nghiêm trọng tại tủy sống, ảnh hưởng trực tiếp đến chức năng vận động và thần kinh.
Dù đã điều trị tại bệnh viện tuyến dưới và cố gắng phục hồi chức năng, tình trạng của ông vẫn không cải thiện. Một thời gian sau, ông được bác sĩ phát hiện có mảnh xương chèn ép tủy sống từ vết mổ cũ và được phẫu thuật lại tại bệnh viện tuyến trung ương.
Tuy nhiên, vết thương sau mổ không liền hoàn toàn, xuất hiện tình trạng sưng tấy, ra dịch và sốt kéo dài. Kết quả cấy dịch tại vết mổ cho thấy bệnh nhân bị nhiễm nấm – một nguyên nhân ít gặp nhưng nguy hiểm trong các ca nhiễm trùng hậu phẫu. Ông C. nhanh chóng được chuyển đến Bệnh viện Bệnh Nhiệt đới Trung ương để tiếp tục điều trị.
“Khi tiếp nhận bệnh nhân, ông C sốt cao, vết mổ thấm dịch nhiều, mép vết thương hở, cơ lực hai chân bằng 0, hoàn toàn không kiểm soát được tiểu tiện. Thể trạng của bệnh nhân cũng rất yếu do dùng corticoid kéo dài", BSCKII Nguyễn Thanh Tùng – Phó Trưởng khoa Ngoại chấn thương chỉnh hình và Thần kinh cột sống – cho biết.
Trước tình trạng nguy kịch của bệnh nhân, các bác sĩ đã quyết định mổ mở lại để làm sạch ổ viêm. Ca mổ giúp dẫn lưu hơn 300ml dịch mủ, tháo toàn bộ hệ thống vít cột sống cổ – ngực bị viêm, loại bỏ mô hoại tử và đặt hệ thống VAC – thiết bị hút chân không chuyên dụng giúp làm sạch vết thương, loại bỏ dịch ứ đọng và hỗ trợ mô lành phát triển.
Sau ba tuần điều trị bằng VAC, kết quả xét nghiệm cho thấy bệnh nhân không còn nhiễm nấm, tình trạng viêm nhiễm được kiểm soát tốt. Các bác sĩ tiến hành phẫu thuật lần ba để cố định lại cột sống và khâu kín vết mổ. Bốn ngày sau, vết thương đã khô ráo, không còn rỉ dịch hay dấu hiệu tái nhiễm trùng. Đặc biệt, bệnh nhân bắt đầu kiểm soát được việc tiểu tiện và cơ lực hai chân đã phục hồi dần, đạt mức 3/5.
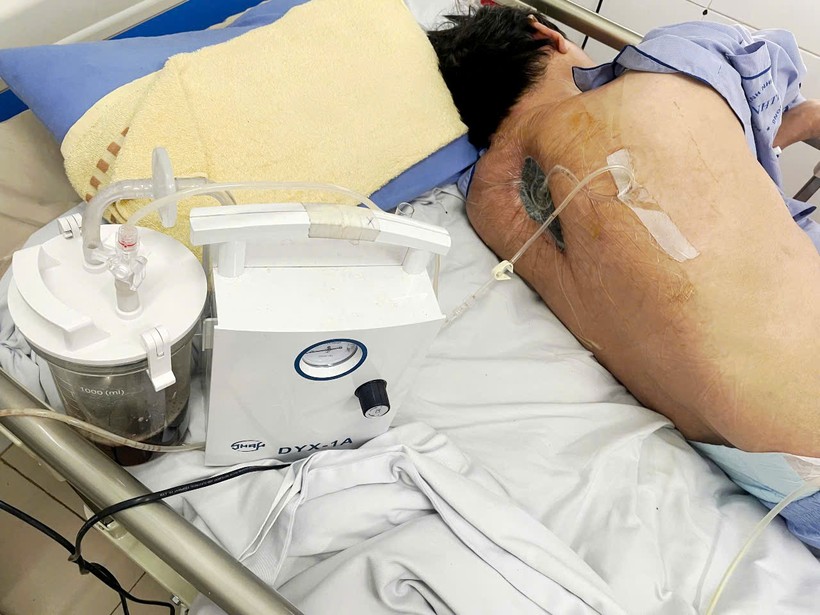
Vết thương gây dịch mủ trước phẫu thuật
Phát hiện nhiễm nấm - hành trình giải cứu bệnh nhân
Hiện ông C. đang được tiếp tục tập phục hồi chức năng tại bệnh viện để cải thiện khả năng vận động. Theo bác sĩ Tùng, việc phát hiện kịp thời nhiễm nấm và tình trạng viêm tủy cắt ngang, kết hợp phẫu thuật loại bỏ mô viêm, đã đóng vai trò quyết định trong việc cứu vãn chức năng vận động và thần kinh cho bệnh nhân.
“Nguyên nhân chính khiến ông C. bị yếu liệt hai chi dưới là do viêm tủy cắt ngang phối hợp với nhiễm nấm và nhiễm trùng tại vết mổ khiến hệ thống vít lỏng lẻo, dịch mủ và mô hoại tử không cho phép vết thương liền lại. Nhờ điều trị tích cực, chúng tôi đã kiểm soát được nhiễm trùng, làm sạch vùng tổn thương và từng bước khôi phục chức năng vận động cho bệnh nhân”, bác sĩ chia sẻ.
Gia đình ông C. không giấu nổi xúc động trước sự hồi phục kỳ diệu này. “Tưởng như ông ấy sẽ phải ngồi một chỗ suốt đời, không thể tự chủ trong sinh hoạt cá nhân. Nhưng giờ ông đã có thể ngồi dậy, cử động được hai chân và tự đi vệ sinh – điều mà cả gia đình không dám mơ tới” người nhà chia sẻ.
Trường hợp của ông C. là một minh chứng rõ nét cho thấy tầm quan trọng của việc theo dõi sát tình trạng hậu phẫu và cảnh giác với những biến chứng hiếm gặp như nhiễm nấm sâu. Sự phối hợp chặt chẽ giữa các chuyên khoa và điều trị đúng hướng đã giúp bệnh nhân thoát khỏi nguy cơ tàn phế, trở lại với cuộc sống thường ngày.
Thanh Hằng
Nguồn VietTimes : https://viettimes.vn/benh-nhan-nhiem-nam-duoc-bac-si-cuu-khoi-canh-liet-2-chan-post185722.html
Tin khác

Thành công ca ghép bàng quang đầu tiên trên thế giới

2 giờ trước

Viện nhiều lý do để uống rượu bia và cái kết… nhập viện cấp cứu

3 giờ trước

Một bé trai ở Biên Hòa tử vong do bệnh sởi, chưa tiêm vaccine

6 giờ trước

Bệnh viện Đa khoa tỉnh cấp cứu thành công bé trai bị chó cắn gây tổn thương nặng vùng mặt

6 giờ trước

Thanh niên 25 tuổi mắc 'hội chứng cúi đầu' hiếm gặp vì nhìn điện thoại quá nhiều

6 giờ trước

Nấm hoành hành, rẫy keo thành… củi

một giờ trước
