Ca mổ 'cân não' lấy thai cho sản phụ nặng gần 200kg
Ngày 15/8, Bệnh viện Phụ sản Trung ương cho biết, sản phụ N.T.D (28 tuổi, quê Phú Thọ, nặng 178 kg) mang thai con đầu lòng 37 tuần, mắc đồng thời béo phì, tiền sản giật, đái tháo đường được chuyển tuyến từ Bệnh viện Sản Nhi Vĩnh Phúc lên trong tình trạng nguy cơ cao cho cả mẹ và thai nhi.
Được biết, chị D bị rối loạn chuyển hóa dẫn đến việc tăng cân mất kiểm soát, cân nặng trước khi mang thai khoảng 140 kg và tăng thêm 38 kg trong thai kỳ. Với cân nặng lớn kèm theo bệnh lý tiền sản giật và đái tháo đường, việc sinh thường gần như bất khả thi. Ngay cả lựa chọn sinh mổ cũng tiềm ẩn hàng loạt nguy cơ nguy hiểm trong gây mê, phẫu thuật và hồi sức sau mổ.
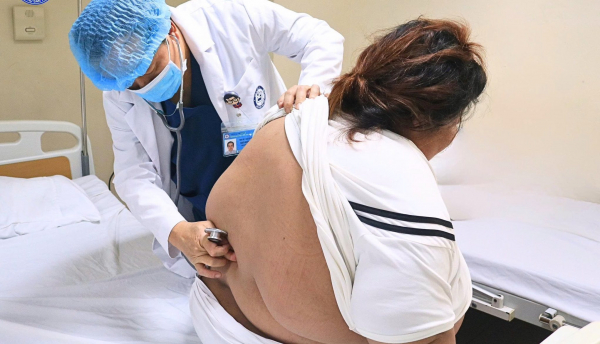
Bác sĩ thăm khám cho sản phụ trước mổ.
Nhận định việc trì hoãn phẫu thuật lấy thai có thể làm xấu thêm tiên lượng cho mẹ và thai, các bác sĩ gây mê hồi sức và sản khoa đã khẩn trương hội chẩn và đưa ra quyết định mổ cấp cứu lấy thai, đồng thời xây dựng kế hoạch chi tiết và chặt chẽ, sẵn sàng cho hai kịch bản gồm gây tê vùng hoặc gây mê nội khí quản.
Theo ThS.BSCKII Bạch Minh Thu – Phụ trách khoa Phẫu thuật Gây mê Hồi sức, với bệnh nhân béo phì, lớp mỡ dày kim gây tê hiện có gần như không đủ chiều dài, do đó nguy cơ thất bại gây tê vùng là rất cao dù có hỗ trợ của siêu âm.
Vì vậy, sau khi gây tê tủy sống không còn khả thi, ê-kíp nhanh chóng chuyển sang phương án gây mê nội khí quản đã được chuẩn bị đầy đủ từ trước.
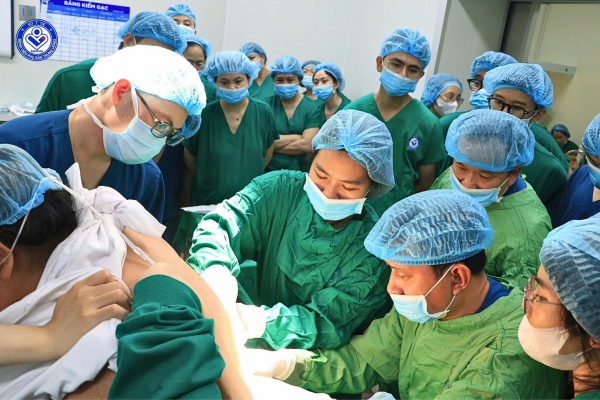
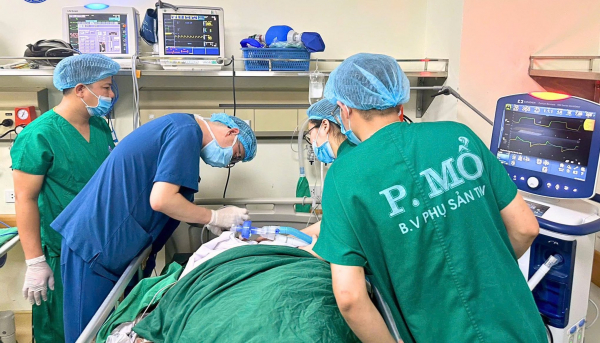
Các bác sĩ thực hiện ca mổ hi hữu.
BSCKII Đặng Quang Hùng – Phó Trưởng khoa Sản bệnh lý, cho biết: “Khó khăn nhất khi mổ là thành bụng rất dày gây khó khăn cho quá trình tiếp cận cơ tử cung và lấy thai. Tổ chức mỡ thành bụng sa xuống khiến các thao tác của phẫu thuật viên trở nên khó khăn hơn rất nhiều. Trên nền tăng huyết áp và đái tháo đường, nguy cơ nhiễm trùng vết mổ và biến chứng sau mổ cũng tăng đáng kể. Trong mổ, khối mỡ thành bụng lớn và thai chèn ép làm tăng nguy cơ tai biến tim phổi. Ca mổ vì vậy đòi hỏi sự phối hợp nhuần nhuyễn giữa gây mê hồi sức và phẫu thuật để nhanh chóng lấy thai an toàn, đồng thời “giải phóng” gánh nặng huyết động cho người mẹ”.
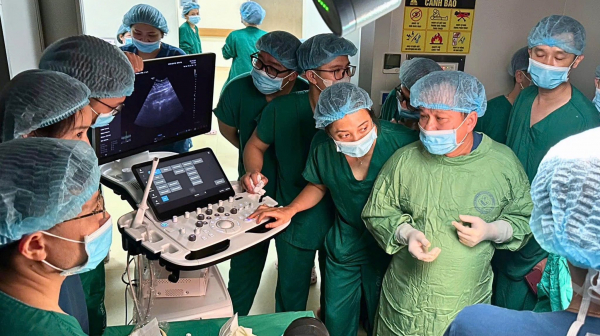
Hỗ trợ siêu âm trong việc gây tê vùng cứng.
Sau gần 1 giờ, ca mổ đã thành công. Bé trai nặng 3,4 kg hồng hào, khóc to, ngay sau sinh bé được chuyển Trung tâm Sơ sinh theo dõi. Tuy nhiên, về phía mẹ, mặc dù huyết động ổn định nhưng vẫn còn phải đối mặt với nhiều nguy cơ về hô hấp nên được theo dõi sát sao tại phòng hậu phẫu.
Theo ThS.BS Hoàng Thị Ngân, khoa Phẫu thuật Gây mê Hồi, thoát mê và rút ống nội khí quản ở bệnh nhân béo phì đòi hỏi kiểm soát nghiêm ngặt vì nguy cơ xẹp phổi, giảm thông khí rất cao. Sau khi rút ống, sản phụ được hỗ trợ thở áp lực dương không xâm nhập, tập thở để tối ưu oxy hóa máu.
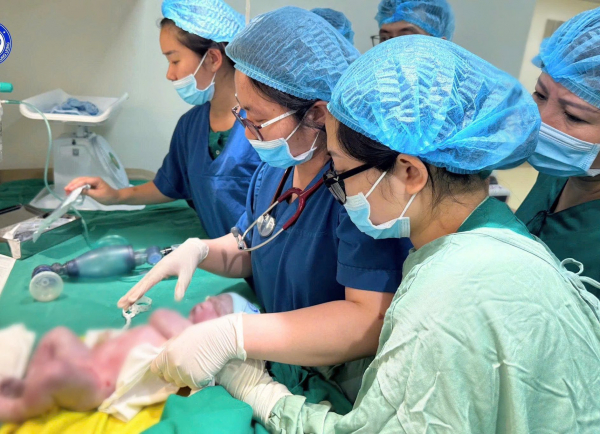
Bé trai chào đời an toàn và được các bác sĩ thực hiện hồi sức sơ sinh.
Các bác sĩ cho rằng thành công này là kết quả của kinh nghiệm, sự phối hợp nhuần nhuyễn và tinh thần thép của toàn ê-kíp, từ đánh giá nguy cơ, lập kế hoạch vô cảm, kỹ thuật mổ đến chăm sóc hậu phẫu.
Các bác sĩ khuyến cáo phụ nữ béo phì hoặc rối loạn chuyển hóa nên được khám và tư vấn trước khi mang thai, xây dựng kế hoạch kiểm soát cân nặng, huyết áp và đường huyết, chế độ ăn uống và sinh hoạt hợp lý.
Sản phụ được theo dõi sát sao sau mổ lấy thai tại phòng hậu phẫu.
Trong thai kỳ cần khám định kỳ đúng lịch, tuân thủ dinh dưỡng – vận động theo hướng dẫn chuyên môn và trao đổi sớm với bác sĩ khi có dấu hiệu bất thường (phù, tăng cân nhanh, đau đầu, rối loạn thị giác, tăng huyết áp…). Việc được thăm khám và tư vấn từ ban đầu cũng như chuyển tuyến kịp thời đến cơ sở chuyên sâu khi có yếu tố nguy cơ sẽ giúp bảo đảm an toàn tối đa cho sản phụ và trẻ sơ sinh.
Trần Hằng
Nguồn CAND : https://cand.com.vn/y-te/ca-mo-can-nao-lay-thai-cho-san-phu-nang-gan-200kg-i778134/
Tin khác

Giành lại sự sống cho bệnh nhân vỡ tá tràng trong đêm

2 giờ trước

Phẫu thuật thành công khối u thận 'khổng lồ' xâm lấn tĩnh mạch chủ dưới

2 giờ trước

Đà Nẵng: Phẫu thuật thành công nối ngón 4 bàn tay cho bệnh nhân

4 giờ trước

3 bệnh nhân thoát cửa tử nhờ ca mổ tim nội soi 3D

5 giờ trước

Bé trai 4 tuổi bị chó becgie của nhà cắn vào cổ và lưng

4 giờ trước

Sở Y tế TP Huế đề nghị người dân không tẩy chay thịt lợn

2 giờ trước
