Cặp song sinh chào đời cách nhau 13 tuần: Ca hiếm trong sản khoa Việt Nam
Nguy cơ sinh non từ rất sớm, thai nhi tụt thấp trong âm đạo
Sản phụ N.T.L. (32 tuổi, Bắc Ninh) mang thai lần đầu nhờ thụ tinh trong ống nghiệm (IVF) sau nhiều năm điều trị buồng trứng đa nang. Thai kỳ song sinh gồm một bé trai và một bé gái là niềm hy vọng lớn của gia đình.
Ngay từ tuần 20, sản phụ đã được cảnh báo nguy cơ sinh non khi cổ tử cung ngắn dần. Đến tuần 22-23, tình trạng trở nên nghiêm trọng với các dấu hiệu đau bụng tăng, ra dịch âm đạo, xuất hiện cơn co tử cung và cổ tử cung mở.

Sự đồng thuận của vợ chồng trong hành trình điều trị kéo dài thai kỳ. Ảnh: BVCC
Ngày 30/12/2025, sản phụ nhập viện tại Khoa Sản bệnh A4 - Bệnh viện Phụ sản Hà Nội trong tình trạng cổ tử cung mở 2-3cm. Đáng chú ý, thai nhi thứ nhất đã tụt thấp, chân thò ra ngoài âm đạo trong bọc ối, dấu hiệu cho thấy thai có thể bị đẩy ra ngoài bất cứ lúc nào.
Trước ca bệnh đặc biệt, TS.BSCKII Mai Trọng Hưng - Giám đốc Bệnh viện đã trực tiếp chỉ đạo, giao ThS.BSCKII Trương Minh Phương tiếp nhận và theo dõi. Các bác sĩ nhận định rất khó giữ được thai, nguy cơ nhiễm khuẩn cao có thể đe dọa cả mẹ và thai còn lại.
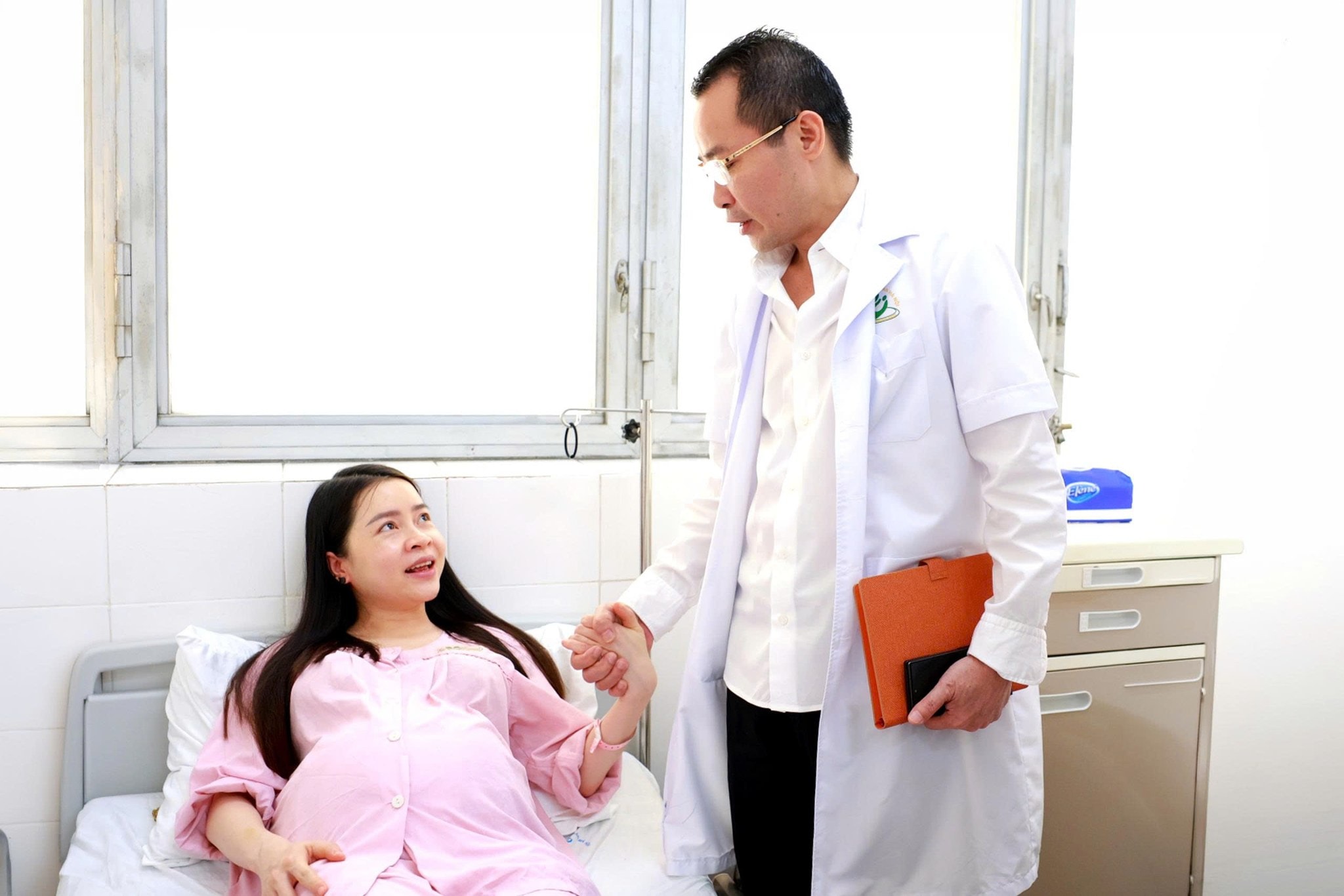
TS.BSCKII Mai Trọng Hưng trực tiếp thăm khám, động viên sản phụ trong quá trình điều trị. Ảnh: BVCC
Dù vậy, với tiền sử hiếm muộn kéo dài, sản phụ và gia đình vẫn quyết tâm giữ thai. Các phương pháp điều trị tích cực, cập nhật theo hướng dẫn mới đã được áp dụng nhằm kéo dài thai kỳ trong khả năng có thể.
Quyết định “cân não” giữ thai 13 tuần và cái kết trọn vẹn
Đến tuần 26, sản phụ chuyển dạ thực sự. Nhận định nguy cơ sinh non rất cao, các bác sĩ đã chủ động sử dụng thuốc trưởng thành phổi trước sinh nhằm hỗ trợ chức năng hô hấp và bảo vệ não cho thai nhi.
Ngày 20/01, thai nhi thứ nhất chào đời là một bé gái nặng 650g và được chuyển đến Bệnh viện Nhi Trung ương. Do thời gian dài nằm trong âm đạo, bé gặp biến chứng chảy máu não, nhiễm trùng nặng. Tuy nhiên, sau quá trình điều trị tích cực và can thiệp phẫu thuật, hiện bé đã đạt 1,8kg, tự thở và tự ăn được.

Ê-kíp bác sĩ họp bàn, thống nhất phác đồ điều trị cho ca bệnh đặc biệt. Ảnh:
Sau khi thai thứ nhất chào đời, trong nhiều trường hợp, thai thứ hai sẽ sinh ngay sau đó. Tuy nhiên, tại Bệnh viện Phụ Sản Hà Nội, trước đây đã có nhiều trường hợp giữ thai thứ hai thành công sau khi thai thứ nhất đã sinh. Trên cơ sở kinh nghiệm này, các bác sĩ đã giải thích, tư vấn và động viên sản phụ tiếp tục giữ thai bằng các phương pháp điều trị tiên tiến đang được áp dụng tại bệnh viện.
Sau khi nhận được sự đồng thuận của sản phụ và gia đình, ê-kíp quyết định thực hiện cắt cơn chuyển dạ, giữ lại thai nhi thứ hai trong tử cung , một lựa chọn không dễ dàng nhưng mang tính bước ngoặt. Sản phụ được điều trị tích cực theo phác đồ sản khoa nghiêm ngặt, đồng thời kiểm soát chặt chẽ nguy cơ nhiễm trùng.
Dưới sự theo dõi sát sao của TS.BSCKII Mai Trọng Hưng, diễn biến thai kỳ được cập nhật liên tục, phác đồ điều trị điều chỉnh theo từng thay đổi lâm sàng. Từng ngày trôi qua là thêm một cơ hội sống cho thai nhi, thai nhi thứ hai tiếp tục phát triển trong tử cung, tăng cân đều dù chậm hơn so với tuổi thai.

Em bé trai khỏe mạnh chào đời sau hành trình 13 tuần giữ thai. Ảnh: BVCC
Sáng 15/4, khi thai đạt 38 tuần, sau hội chẩn, các bác sĩ quyết định kết thúc thai kỳ. Ca phẫu thuật diễn ra lúc 10h30 cùng ngày, bé trai chào đời nặng 2.400g, sức khỏe ổn định.
Việc giữ thai nhi thứ hai thêm 13 tuần sau khi thai thứ nhất chào đời là khoảng thời gian đặc biệt dài, cực kỳ hiếm gặp, chưa từng được ghi nhận với thời gian kéo dài như vậy. Thành công này không chỉ là dấu mốc chuyên môn quan trọng mà còn mở ra hy vọng cho các thai kỳ nguy cơ cao.
Mạnh Hưng
Nguồn Đại Biểu Nhân Dân : https://daibieunhandan.vn/cap-song-sinh-chao-doi-cach-nhau-13-tuan-ca-hiem-trong-san-khoa-viet-nam-10414048.html
Tin khác

Sàng lọc cộng đồng tại Nghệ An phát hiện 171 ca nghi mắc bệnh lao

2 giờ trước

Những bộ phận nào trên cơ thể thường gây ung thư và cách phòng tránh hiệu quả

2 giờ trước

CSGT Đồng Nai mở đường đưa sản phụ đến bệnh viện 'vượt cạn'

4 giờ trước

Bác sĩ tim mạch chỉ ra cách đi bộ đúng để giảm nguy cơ bệnh tim

một giờ trước

Ăn gì để giảm nguy cơ ung thư?

2 giờ trước

Điều tra vụ nghi ngộ độc thực phẩm ở Nghệ An

2 giờ trước