Kỳ tích kéo dài sự sống cho bệnh nhân ghép phổi

Bệnh nhân Nguyễn Văn Kh. được ghép hai phổi ngày 12/8/2019.
Kỳ tích 2 ca ghép phổi có thời gian sống lâu nhất
Bệnh nhân Nguyễn Văn Kh. được ghép hai phổi ngày 12/8/2019. Trước khi ghép, anh Kh. (38 tuổi, Chương Mỹ, Hà Nội) mắc bệnh giãn toàn bộ phế quản – phế nang giai đoạn cuối, cơ thể gày sút (nặng 40kg), phụ thuộc máy thở và tiên lượng sống dưới 1 năm, đã được chăm sóc và điều trị tại Trung tâm Tim mạch và Lồng ngực, Bệnh viện Hữu nghị Việt Đức trước khi ghép.
Khi có nguồn tạng hiến từ một người chết não, anh được chỉ định ghép hai phổi. Ca phẫu thuật kéo dài hơn 15 giờ, sau mổ ít giờ bệnh nhân đã tỉnh, chăm sóc và điều trị hồi sức tiến triển tốt, phổi ghép hoạt động tốt.
Đến nay, sau hơn 5 năm, anh Kh. vẫn duy trì sức khỏe ổn định, trở thành một trong những bệnh nhân ghép phổi sống lâu nhất tại Bệnh viện Hữu nghị Việt Đức và Việt Nam.
Bệnh nhân P.T.H. được ghép hai phổi ngày 17/12/2019 có tiền sử mắc bệnh tim bẩm sinh thông liên nhĩ lỗ lớn. Vì phát hiện muộn nên bệnh đã làm hỏng hai phổi không hồi phục (tăng áp lực động mạch phổi rất nặng) nhưng chức năng tim còn bảo tồn, nhưng về phổi thì không còn khả năng điều trị bằng phương pháp thông thường.
Người bệnh thường xuyên trong tình trạng thiếu ô-xy, tím môi và đầu chi, nguy cơ tử vong cận kề. Sau khi được đưa vào danh sách chờ ghép phổi, được chăm sóc và điều trị tại Trung tâm, các bác sĩ Bệnh viện Hữu nghị Việt Đức đã quyết định tiến hành ca mổ đặc biệt: ghép hai phổi kết hợp sửa chữa bệnh tim bẩm sinh (vá lỗ thông liên nhĩ).

Bệnh nhân P.T.H. được ghép hai phổi ngày 17/12/2019 có tiền sử mắc bệnh tim bẩm sinh thông liên nhĩ lỗ lớn.
Ca mổ kéo dài 12 giờ, chăm sóc hồi sức thuận lợi và thành công, đánh dấu bước tiến lớn khi bệnh viện làm chủ kỹ thuật ghép phổi – một trong những loại ghép khó nhất trên thế giới.
Thành công này mở ra hy vọng cho nhiều bệnh nhân tim bẩm sinh giai đoạn cuối ở Việt Nam và là bước đệm để có ca ghép khối tim – phổi thành công đầu tiên tại Việt Nam năm tháng 7/2025.
Nhiều yếu tố thành công cho một ca ghép
Để một ca ghép phổi thành công và bệnh nhân có thể duy trì sức khỏe ổn định nhiều năm sau ghép, Bệnh viện Hữu nghị Việt Đức đã phải kết hợp đồng bộ nhiều yếu tố then chốt.
Theo đó, trước phẫu thuật, ê-kíp phải lựa chọn người hiến-người nhận phù hợp. Đây là yếu tố tiên quyết, quyết định đến tỷ lệ thành công lâu dài. Theo đó, người nhận cần được chuẩn bị và chăm sóc tốt nhất để có thể trạng, cân nặng, sức cơ và chỉ số BMI đủ để hồi phục sau ghép; đồng thời, phổi hiến phải đạt tiêu chuẩn tốt nhất để ghép.
Bệnh nhân được sàng lọc kỹ càng về tim mạch, hô hấp, miễn dịch và dinh dưỡng. Những bệnh nhân có đủ điều kiện ghép và khả năng tuân thủ phác đồ lâu dài mới được chỉ định ghép.
Đội ngũ phẫu thuật, chạy máy tim phổi nhân tạo và gây mê hồi sức chuyên sâu được đào tạo bài bản, phối hợp nhịp nhàng để rút ngắn tối đa thời gian mổ, bảo đảm các thông số sinh tồn trong mổ, giảm nguy cơ biến chứng… Các chỉ số huyết động, hô hấp, đông máu được giám sát liên tục để bảo đảm phẫu thuật an toàn, thuận lợi.
Bên cạnh đó, các bác sĩ phải kiểm soát tốt các bất tương hợp về hình thái phổi giữa người cho và người nhận, kiểm soát chảy máu và biến chứng trong mổ.
Khâu khó nhất trong ghép tạng chính là bảo đảm độ chính xác của kỹ thuật nối mạch máu và đường thở, bởi vì toàn bộ miệng nối của đường thở sẽ được nuôi dưỡng thẩm thấu và sau ghép sẽ trực tiếp tiếp xúc với môi trường ngoài qua thở, tiềm ẩn nguy cơ nhiễm trùng cao.
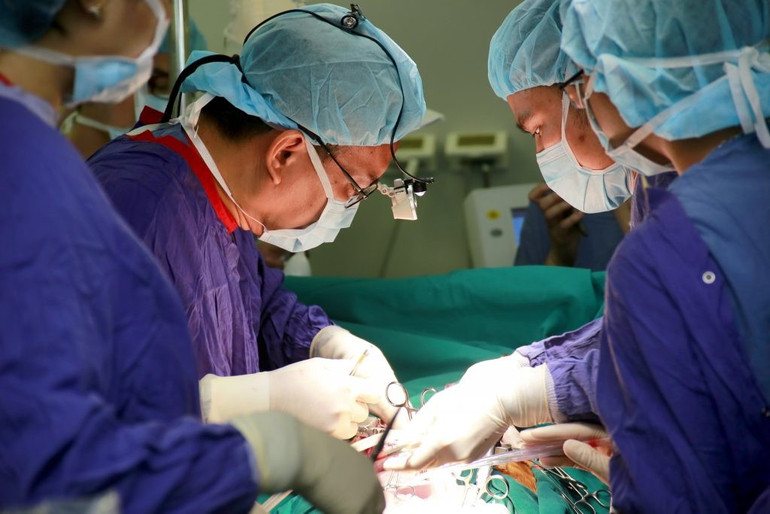
Phó Giáo sư, Tiến sĩ Nguyễn Hữu Ước – nguyên Trưởng khoa Phẫu thuật Tim mạch và lồng ngực, Bệnh viện Hữu nghị Việt Đức ghép phổi cho bệnh nhân.
Chăm sóc hồi sức sau ghép là công tác rất quan trọng. Ê-kíp phải kiểm soát tốt các yếu tố sinh tồn sau mổ: Hô hấp, tuần hoàn…; kiểm soát nhiễm trùng bằng việc sử dụng kết hợp kháng sinh toàn thân và kháng sinh tại chỗ, đồng thời duy trì huyết áp và dinh dưỡng hợp lý để miệng nối phế quản được liền tốt nhất.
Ê-kíp luôn nỗ lực hồi sức chủ động, giảm phụ thuộc vào thiết bị cũng như lựa chọn dinh dưỡng hợp lý và tập phục hồi chức năng cho người bệnh sớm.
Chìa khóa duy trì thành công chính là việc theo dõi và chăm sóc dài hạn như tuân thủ khám lại chặt chẽ; người bệnh tuân thủ tuyệt đối phác đồ thuốc ức chế miễn dịch, kết hợp với lịch khám định kỳ, chụp CT, X-quang, soi phế quản để phát hiện sớm dấu hiệu bất thường; phòng ngừa nhiễm trùng do thuốc ức chế miễn dịch khiến cơ thể dễ nhiễm vi khuẩn, virus, bệnh nhân được tiêm phòng đầy đủ, đeo khẩu trang thường xuyên, duy trì vệ sinh đường thở.
Bên cạnh đó, người được ghép phải thay đổi lối sống, có chế độ dinh dưỡng cân đối, tập luyện phục hồi chức năng, điều chỉnh công việc phù hợp với sức khỏe.
Chính nhờ sự chỉ đạo, điều hành của Giám đốc bệnh viện và sự kết hợp đồng bộ giữa chuẩn bị kỹ lưỡng với phẫu thuật chính xác, hồi sức chặt chẽ, chăm sóc dài hạn, cùng với sự nỗ lực kiên trì của chính bệnh nhân, hai ca ghép phổi năm 2019 đã góp phần trở thành những minh chứng sống động cho thành tựu của y học Việt Nam trong lĩnh vực ghép tạng.
THIÊN LAM
Nguồn Nhân Dân : https://nhandan.vn/ky-tich-keo-dai-su-song-cho-benh-nhan-ghep-phoi-post907668.html
Tin khác

Ung thư phổi bệnh lý ác tính hàng đầu, cách gì phát hiện sớm?

2 giờ trước

Ghi nhận nhiều bệnh nhân sốt xuất huyết nguy kịch sau vài ngày sốt cao

5 giờ trước

Cùng lúc phát hiện nhiều bệnh nguy kịch vì không khám sức khỏe định kỳ

6 giờ trước

Hình ảnh ruột thừa vỡ mủn nát khiến bác sĩ sốc

2 giờ trước

Tái phát ung thư khẩu cái, người đàn ông bàng hoàng phát hiện thêm 2 loại ung thư khác

3 giờ trước

Bác sĩ diệt ổ nấm ẩn núp trong xoang bướm, kịp thời giữ đôi mắt cho nam bệnh nhân trẻ tuổi

5 phút trước
