Vì sao người già dễ mắc nhiễm nấm nội tạng nguy hiểm?
Nhiễm nấm nội tạng, bao gồm nhiễm nấm máu (candidemia) và nấm xâm nhập phổi (aspergillosis), đang trở thành một trong những mối đe dọa sức khỏe nghiêm trọng ở người cao tuổi. Đây là bệnh lý có tỷ lệ tử vong cao nếu không được phát hiện và điều trị kịp thời. Điểm đáng lo ngại là triệu chứng thường không rõ ràng, dễ nhầm với các bệnh lý nền khác, khiến việc chẩn đoán thường bị chậm trễ.
Bác sĩ thăm khám và theo dõi bệnh nhân cao tuổi nghi ngờ nhiễm nấm nội tạng.
Vì sao người cao tuổi dễ mắc?
Người già vốn có hệ miễn dịch suy yếu do quá trình lão hóa, đồng thời thường mang nhiều bệnh mạn tính như tiểu đường, bệnh tim mạch, suy thận hay bệnh phổi tắc nghẽn. Họ cũng là nhóm thường xuyên phải nhập viện, dùng nhiều thuốc kháng sinh hoặc corticoid kéo dài, đặt catheter tĩnh mạch, thở máy hay chạy thận nhân tạo. Tất cả những yếu tố này đều tạo điều kiện để nấm xâm nhập vào cơ thể và phát triển thành bệnh lan tỏa.
Triệu chứng mơ hồ, dễ bỏ sót
Khác với các bệnh nhiễm trùng do vi khuẩn, nhiễm nấm nội tạng thường không có triệu chứng đặc trưng. Người bệnh có thể chỉ sốt nhẹ hoặc thậm chí không sốt, kèm theo tình trạng mệt mỏi, lú lẫn, giảm sức ăn, khó thở hoặc ho kéo dài. Những biểu hiện này dễ bị quy nhầm cho tuổi già hay bệnh nền có sẵn, khiến việc phát hiện muộn và làm giảm hiệu quả điều trị.
Chẩn đoán: cần phối hợp nhiều phương pháp
Việc chẩn đoán nhiễm nấm nội tạng đòi hỏi sự kết hợp giữa lâm sàng, xét nghiệm và hình ảnh học. Cấy máu và các mẫu dịch bệnh lý vẫn là phương pháp truyền thống, nhưng thời gian chờ kết quả lâu và độ nhạy chưa cao. Các xét nghiệm hiện đại như phát hiện kháng nguyên hoặc marker sinh học trong máu, PCR tìm DNA nấm, cùng chụp CT ngực để phát hiện tổn thương điển hình của aspergillosis, đang ngày càng đóng vai trò quan trọng giúp phát hiện sớm.
Ở người cao tuổi, khi có sốt không rõ nguyên nhân, suy hô hấp hoặc tình trạng toàn thân xấu đi nhanh chóng, bác sĩ cần nghĩ đến khả năng nhiễm nấm để chỉ định xét nghiệm kịp thời.
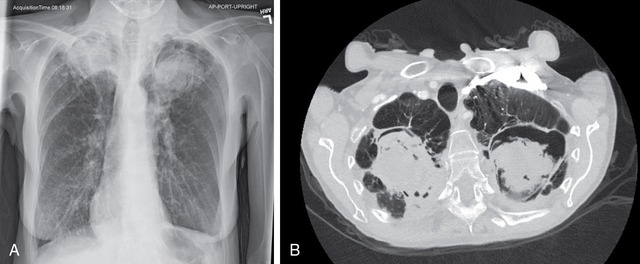
Hình ảnh CT ngực cho thấy tổn thương phổi điển hình do nấm Aspergillus ở người già.
Điều trị sớm quyết định tiên lượng
Nhiễm nấm nội tạng là bệnh cấp cứu, cần điều trị sớm ngay khi có nghi ngờ cao. Với candidemia, các thuốc nhóm echinocandin thường được ưu tiên trong giai đoạn đầu, sau đó có thể chuyển sang azole như fluconazole nếu phù hợp. Đồng thời, việc loại bỏ ổ nhiễm như catheter tĩnh mạch trung tâm cũng rất quan trọng.
Trong trường hợp aspergillosis xâm lấn, thuốc kháng nấm nhóm azole thế hệ mới (như voriconazole hoặc isavuconazole) là lựa chọn hàng đầu. Amphotericin B dạng lipid có thể được dùng nếu bệnh nhân không dung nạp azole. Tất cả phác đồ cần cá thể hóa, cân nhắc chức năng gan, thận và nguy cơ tương tác thuốc — điều đặc biệt quan trọng ở người già vốn đang sử dụng nhiều loại thuốc cùng lúc.
Tỷ lệ tử vong vẫn cao
Mặc dù y học đã có nhiều tiến bộ, tỷ lệ tử vong của nhiễm nấm nội tạng ở người cao tuổi vẫn ở mức đáng báo động. Phần lớn trường hợp tử vong xảy ra do chẩn đoán muộn, điều trị chậm hoặc bệnh nhân có nhiều bệnh nền nặng đi kèm. Chính vì vậy, việc nâng cao cảnh giác lâm sàng và triển khai xét nghiệm sớm có ý nghĩa quyết định để cải thiện tiên lượng.
Phòng ngừa cách tốt nhất để bảo vệ người cao tuổi
Để giảm nguy cơ mắc bệnh, cần chú trọng các biện pháp dự phòng:
Kiểm soát tốt bệnh nền mạn tính, hạn chế sử dụng kháng sinh và corticoid kéo dài khi không cần thiết.
Duy trì dinh dưỡng hợp lý để nâng cao sức đề kháng.
Thực hiện nghiêm ngặt vệ sinh y tế trong bệnh viện, đặc biệt khi sử dụng catheter, máy thở hoặc chạy thận nhân tạo.
Sàng lọc sớm khi người cao tuổi có biểu hiện bất thường, nhất là khi đang nằm viện hoặc sau điều trị ức chế miễn dịch.
Tăng cường đào tạo nhân viên y tế và nâng cao nhận thức cộng đồng về bệnh lý nhiễm nấm xâm lấn.
Duy trì dinh dưỡng hợp lý để nâng cao sức đề kháng.
Thực hiện nghiêm ngặt vệ sinh y tế trong bệnh viện, đặc biệt khi sử dụng catheter, máy thở hoặc chạy thận nhân tạo.
Sàng lọc sớm khi người cao tuổi có biểu hiện bất thường, nhất là khi đang nằm viện hoặc sau điều trị ức chế miễn dịch.
Tăng cường đào tạo nhân viên y tế và nâng cao nhận thức cộng đồng về bệnh lý nhiễm nấm xâm lấn.
Nhiễm nấm nội tạng ở người cao tuổi là mối đe dọa âm thầm nhưng nguy hiểm, với khả năng gây tử vong cao nếu bị phát hiện muộn. Triệu chứng mơ hồ khiến bệnh dễ bị bỏ qua, do đó cần nâng cao cảnh giác, xét nghiệm sớm và khởi trị kháng nấm kịp thời. Quan trọng hơn, việc phòng ngừa, kiểm soát bệnh nền và nâng cao sức đề kháng sẽ giúp giảm đáng kể nguy cơ mắc bệnh.
BS. Trần Thanh Hà
Nguồn SK&ĐS : https://suckhoedoisong.vn/vi-sao-nguoi-gia-de-mac-nhiem-nam-noi-tang-nguy-hiem-169250928102025226.htm
Tin khác

Cứu sống một bệnh nhân cùng lúc bị nấm não, 3 virus tấn công

một giờ trước

Chuyến du ngoạn trên du thuyền của Royal Caribbean trở thành cơn ác mộng

2 giờ trước

Đau đầu dai dẳng, nam sinh 19 tuổi đến viện mới biết bị ung thư

6 giờ trước

Thiếu nữ 14 tuổi nguy kịch sau khi sử dụng loại đồ uống quen thuộc

6 giờ trước

Những thực phẩm âm thầm khiến đường huyết tăng vọt

5 giờ trước

5 rắc rối về da do ngập lụt, có bệnh lý đe dọa tính mạng

4 giờ trước
