Việt Nam lần đầu ghép thành công đồng thời tim và phổi, cứu sống bệnh nhân suy đa tạng
Ca ghép đồng thời tim và phổi lần đầu tiên tại Việt Nam đầy thách thức
Ngày 13/8, TS.BS Dương Đức Hùng - Giám đốc Bệnh viện Việt Đức cho biết, nữ bệnh nhân được ghép đồng thời khối tim - phổi đầu tiên ở Việt Nam là chị T.N.Q. (38 tuổi).
Chị Q. có tiền sử thông liên nhĩ - tăng áp động mạch phổi nặng đã bít dù thông liên nhĩ tại Bệnh viện Tim Hà Nội năm 2011, không theo dõi thường xuyên, mới dùng thuốc được 1 năm trở lại, bệnh nhân không có tiền sử tai biến mạch máu não.
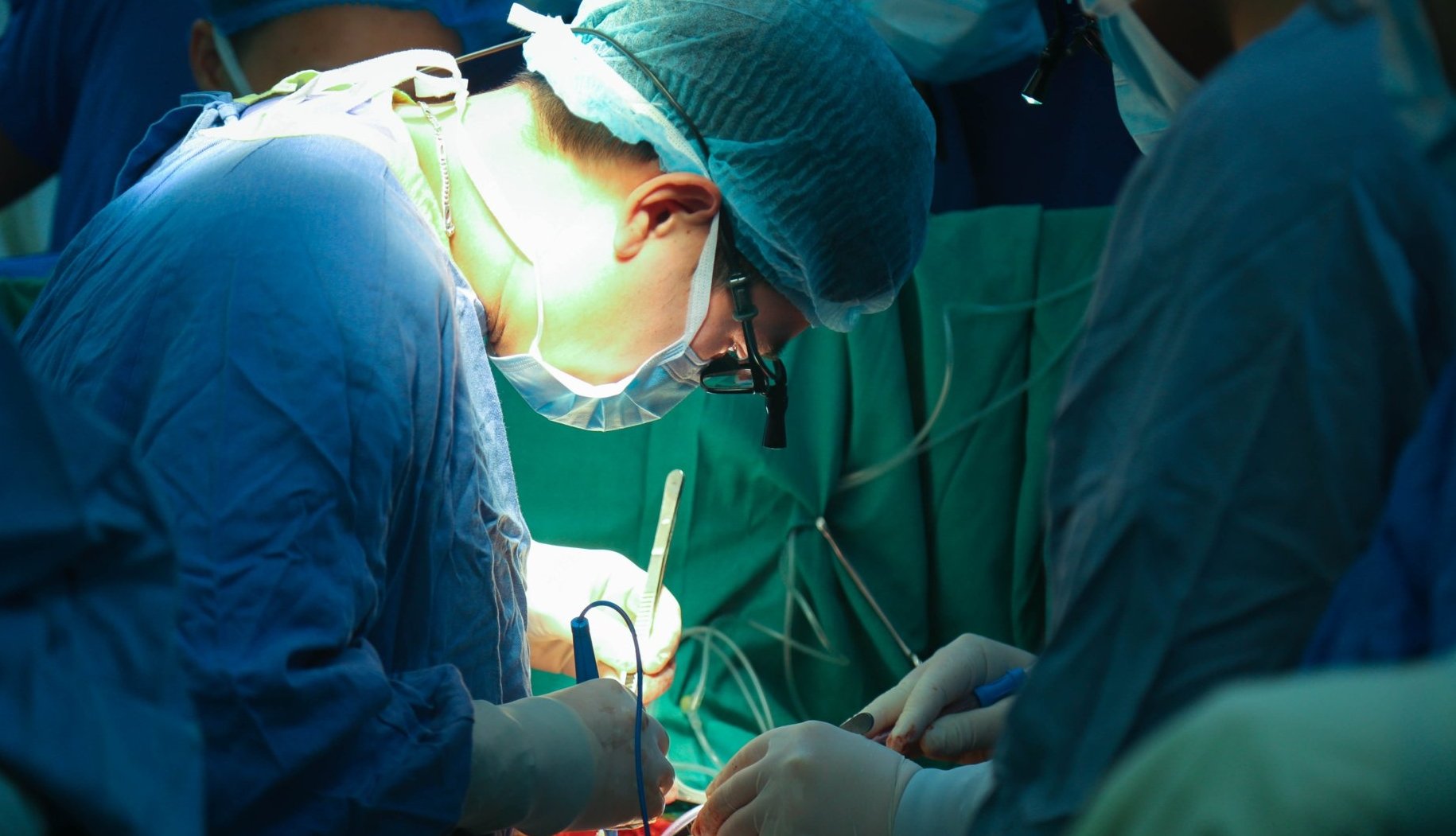
Các bác sĩ đang ghép đồng thời khối tim - phổi cho nữ bệnh nhân (Ảnh: BVCC)
Theo PGS. TS Phạm Hữu Lư - Phó Trưởng Khoa Ngoại Tim mạch và Lồng ngực, Trung tâm Tim mạch, Bệnh viện Việt Đức, nữ bệnh nhân vào viện được chẩn đoán hội chứng eisenmenger – suy thất phải không hồi phục - hở ba lá nặng/ tiền sử bít dù thông liên nhĩ, khả năng tử vong tính theo ngày, có chỉ định ghép cả tim và phổi đồng thời.
"Bệnh nhân nằm viện nhiều tháng dài. Chúng tôi đã nghĩ, đây có lẽ là lần cuối cùng bệnh nhân nằm viện nếu không có tạng ghép", TS.BS Dương Đức Hùng chia sẻ.
Ngay khi có thông tin có người bệnh chết não hiến tạng là một nam thanh niên, các bác sĩ Bệnh viện Việt Đức đã tiến hành hội chẩn khẩn cấp.
"Vấn đề nhiều người đặt ra, nếu dồn cả tim-phổi cho bệnh nhân mà không thành công, sẽ làm mất đi cơ hội của 2 người khác?", trước câu hỏi này, Giám đốc Bệnh viện Hữu nghị Việt Đức quyết tâm cứu người bệnh theo nguyên tắc, ai nặng hơn được ưu tiên ghép tạng.
Dù không kịp thời gian điều trị suy dinh dưỡng cho bệnh nhân và phổi người hiến có nhiễm khuẩn Acinetor baummani, lại còn to hơn lồng ngực người nhận, nhưng trước tính mạng người bệnh đang bị đe dọa, các bác sĩ đã quyết tâm ghép ngay sau khi có tạng hiến.
"Chúng tôi đã hội chẩn liên chuyên khoa, bởi để thực hiện kỹ thuật ghép đồng thời khối tim - phổi cải tiến phải có sự phối hợp liên chuyên khoa như: Nội tim mạch lồng ngực, gây mê - hồi sức, ngoại, phục hồi chức năng, dinh dưỡng …", PGS Lư nói.

Bệnh nhân tỉnh táo sao ca ghép, các chỉ số sức khỏe dần ổn định (Ảnh BVCC)
Ca phẫu thuật kéo dài 7 tiếng liên tục, các chuyên gia của Bệnh viện Việt Đức phải sử dụng hệ thống tuần hoàn ngoài cơ thể thay thế tạm thời tim và phổi trong suốt thời gian đó. Để đảm bảo tim hoạt động tốt nhưng cần tránh truyền nhiều dịch gây phù phổi, dùng ít thuốc mê và đưa vào các phương tiện theo dõi huyết động tiên tiến nhất.
Các bác sĩ cũng tiến hành cắt bớt phổi hai bên cho vừa, nối hai phế quản gốc thay vì nối khí quản theo kinh điển để tưới máu miệng nối tốt hơn, soi phế quản ống mềm trong mổ đánh giá 2 miệng nối phế quản gốc.
Sau ghép phổi, bệnh nhân cần dùng thuốc ức chế miễn dịch mạnh nhưng rất dễ nhiễm khuẩn vì thông với bên ngoài và phổi hiến nhiễm khuẩn A. Baummani đa kháng sẵn, do đó cần cân bằng liều thuốc ức chế miễn dịch (vì thuốc làm giảm đề kháng).
Theo TS Dương Đức Hùng, đây là ca bệnh đặc biệt hiếm gặp, đòi hỏi sự phối hợp liên chuyên khoa, áp dụng những kỹ thuật phẫu thuật và hồi sức tiên tiến hàng đầu hiện nay.
Đến nay, tròn 24 ngày sau ghép, nữ bệnh nhân tiếp tục được theo dõi hồi sức. "Trong 24 ngày qua là những ngày căng thẳng với ê-kip hồi sức và phẫu thuật viên. Hôm nay, cả ê-kíp mới được giải tỏa và rất mừng 1-2 tuần nữa, chúng tôi đã trả được cho mẹ của bệnh nhân một người con, trả cho con trai 13 tuổi một người mẹ và trả cho các em của bệnh nhân một người chị khỏe mạnh. Đây là điều chúng tôi rất hạnh phúc", TS.BS Dương Đức Hùng bày tỏ.
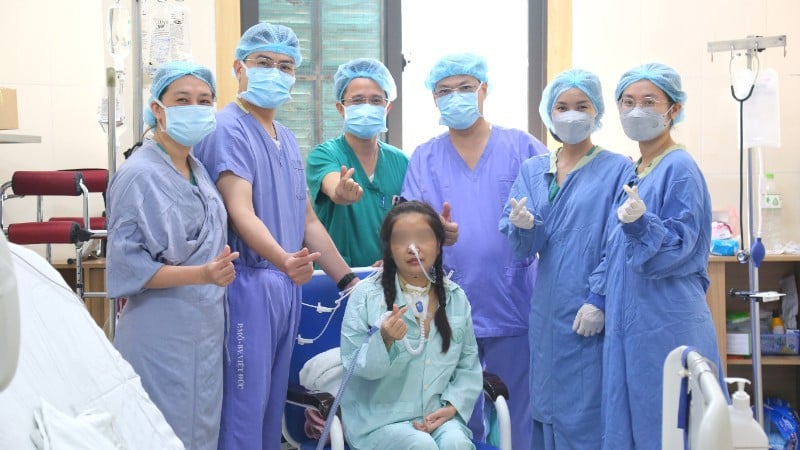
Dự kiến trong 1-2 tuần tới, nữ bệnh nhân được ra viện (Ảnh: BVCC)
Dấu mốc mới của y học Việt Nam
Thành công của ca ghép đồng thời tim - phổi không chỉ đánh dấu bước tiến vượt bậc trong năng lực ghép tạng, đặc biệt là ghép đa tạng, mà còn khẳng định trình độ chuyên môn của đội ngũ y tế Việt Nam trong lĩnh vực ngoại khoa. Thành tựu này mở ra cơ hội sống và hướng điều trị mới cho những bệnh nhân mắc bệnh tim – phổi giai đoạn cuối.
"Với thành công của ca ghép khối tim - phổi, chúng tôi đã tiếp tục cắm cờ đỏ sao vàng của Việt Nam trên bản đồ ghép đa tạng, đặc biệt là trong ghép đồng thời tim - phổi bởi hiện nay ghép khối tim - phổi rất ít. Do yêu cầu nguồn tạng hiếm và kỹ thuật cực kỳ phức tạp, mỗi năm toàn thế giới chỉ thực hiện khoảng 100 ca ghép như này", TS Hùng nói.
Chứng kiến hành trình hồi sinh của con gái, bà Vũ Thị Đức (65 tuổi) - mẹ bệnh nhân nghẹn ngào: "Trước khi được ghép, con tôi phải nằm viện 3 tháng, sức khỏe rất yếu, phải ngồi xe đẩy không thể tự đi được. Nhìn thấy con đi vào phòng mổ, tôi chỉ biết giơ tay chào con rơi nước mắt mà không biết nói sao, không biết con mình có được ghép thành công không. Khi ca mổ thành công, cả đêm tôi không ngủ được. Bây giờ phấn khởi lắm. Xin cảm ơn các bác sĩ bệnh viện đã thực hiện ca mổ thành công để trả lại cho gia đình tôi một người con, người mẹ, người chị".
TS.BS Hà Anh Đức, Cục trưởng Cục Quản lý Khám chữa bệnh (Bộ Y tế) cho biết, quy trình ghép tim - phổi còn chưa được duyệt, nhưng khi Bệnh viện Hữu nghị Việt Đức xin ý kiến Bộ Y tế về ca ghép đã được "bật đèn xanh".
"Rõ ràng có nguồn tạng hiến, bệnh nhân có cơ hội sống - không lý gì mà không giành lấy cơ hội cho người bệnh. Ca ghép đã thành công, như Giám đốc Bệnh viện Hữu nghị Việt Đức đã nói, ca ghép thành công đã trả lại cho người mẹ một cô con gái, trả lại cho cậu con trai 13 tuổi một người mẹ, trả lại cho cô em gái 1 người chị gái.
Các bác sĩ Bệnh viện Việt Đức "tự học hỏi" đã thành công ghép tim - phổi lần đầu tại Việt Nam - điều mà thường mới thực hiện được ở các Trung tâm ghép tạng lớn trên thế giới", TS Đức nói.
Sự thành công của ca ghép đồng thời tim - phổi cho bệnh nhân suy đa tạng đã mở ra một dấu mốc quan trọng, khẳng định bước tiến vượt bậc của Bệnh viện Hữu nghị Việt Đức trong lĩnh vực ghép đa tạng, đồng thời đặt dấu mốc cho y học Việt Nam trên bản đồ thế giới và mở ra nhiều cơ hội cứu sống người bệnh nguy kịch.
Ghép khối tim - phổi là một kỹ thuật y học tiên tiến, trong đó cả tim và hai phổi của người bệnh được thay thế đồng thời bằng tim và hai phổi khỏe mạnh từ người hiến tạng phù hợp.
Đây là giải pháp điều trị cuối cùng cho các bệnh nhân mắc đồng thời bệnh tim và bệnh phổi giai đoạn cuối, khi tất cả các phương pháp điều trị khác không còn hiệu quả.
Do yêu cầu nguồn tạng hiếm và kỹ thuật cực kỳ phức tạp, mỗi năm toàn thế giới chỉ thực hiện khoảng 100 ca ghép loại này.
PV
Nguồn Gia Đình VN : https://giadinhonline.vn/viet-nam-lan-dau-ghep-thanh-cong-dong-thoi-tim-va-phoi-cuu-song-benh-nhan-suy-da-tang-d207590.html
Tin khác

Kỳ tích y khoa Việt Nam: Lần đầu ghép tim-phổi đồng thời

5 giờ trước

Ép tim gần 2 giờ cứu sống người bệnh nhồi máu cơ tim ngừng tuần hoàn

5 giờ trước

Hai bệnh viện phối hợp cứu sống bệnh nhân ngừng tim 60 phút

4 giờ trước

Chỉ sau 4 ngày sốt, chàng trai 28 tuổi không qua khỏi

2 giờ trước

Ca phẫu thuật lúc rạng sáng cứu sống bệnh nhân chửa ngoài tử cung vỡ

một giờ trước

Cứu sống bệnh nhân 16 tuổi dị dạng mạch máu não do đau đầu kéo dài

5 giờ trước
