Vì sao 'mổ đi mổ lại' vẫn không hết ung thư da?
Điều này xuất phát từ đặc tính sinh học của một số thể ung thư biểu mô tế bào đáy nguy cơ cao, với khả năng xâm lấn âm thầm khó kiểm soát.
Điển hình là một nam bệnh nhân gần 60 tuổi, bắt đầu phát hiện vùng da môi trên bên phải có dấu hiệu dày lên bất thường. Sau khi thăm khám tại bệnh viện chuyên khoa ung bướu, ông được chẩn đoán ung thư biểu mô tế bào đáy (BCC) và phẫu thuật cắt u lần thứ nhất.
Khoảng 3 năm sau – vùng sẹo mổ cũ bắt đầu cứng, dày và đổi màu. Ông quay lại bệnh viện và được xác định BCC tái phát, chỉ định phẫu thuật lần hai: cắt rộng khối u và kết hợp tạo hình.
Chỉ 3 tháng sau lần mổ thứ hai, vùng cạnh mũi phải tiếp tục xuất hiện tình trạng dày và xơ cứng. Bệnh nhân đến Bệnh viện Đại học Y Hà Nội, được sinh thiết và chẩn đoán BCC cánh mũi phải trên nền BCC môi trên đã phẫu thuật. Mặc dù được chỉ định tiếp tục phẫu thuật, gia đình chưa đồng ý nhập viện tại thời điểm đó. Sau đó, ông tìm đến Bệnh viện Da liễu Trung ương để được tư vấn và điều trị chuyên sâu.
Tại thời điểm thăm khám, bác sĩ ghi nhận tổn thương dạng mảng màu da vùng rãnh mũi-má phải, kích thước 4×3 cm, bề mặt cứng chắc, ranh giới không rõ, có giãn mạch xung quanh. Vùng môi trên phải để lại sẹo xơ, co kéo, bề mặt không đều – di chứng của hai lần phẫu thuật trước.
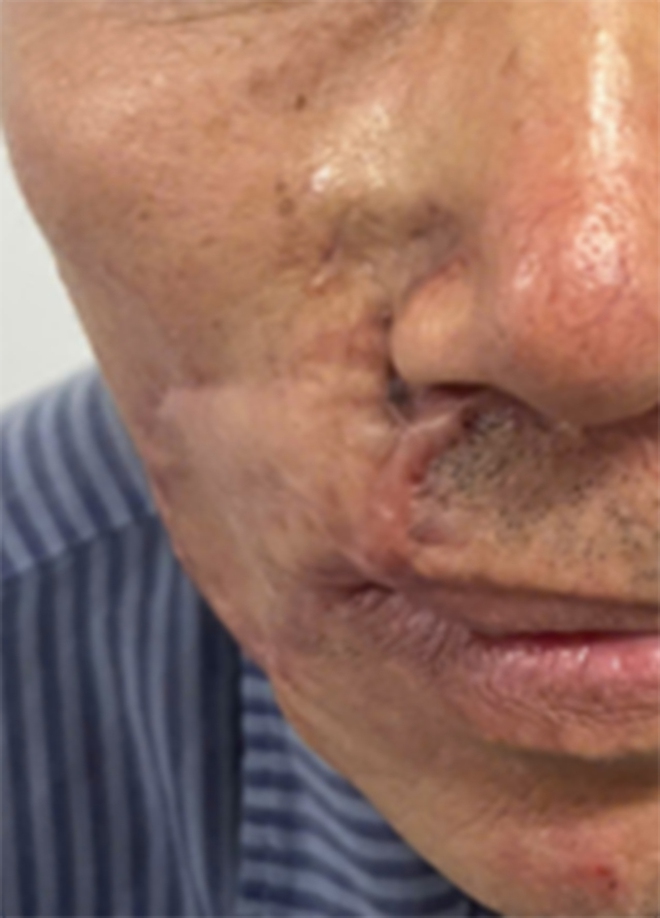
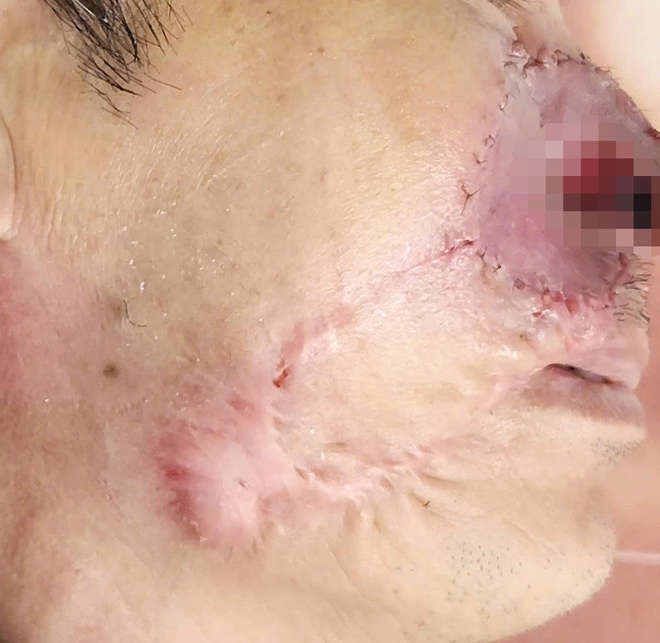
Hình ảnh trước điều trị (ảnh trái) và sau khi điều trị (ảnh phải).
Các kết quả cận lâm sàng cho thấy:
Soi da (Dermoscopy): Phát hiện hình ảnh BCC tái phát không điển hình trên nền sẹo – một dấu hiệu dễ bỏ sót khi chỉ quan sát bằng mắt thường.
Mô bệnh học (sinh thiết): Xác nhận ung thư biểu mô tế bào đáy vùng rãnh mũi-má với đặc điểm đặc biệt nguy hiểm: đồng thời mang ba thể – u nhỏ, nông và thâm nhiễm.
CT scan và MRI vùng đầu – mặt – cổ: Ghi nhận tổn thương còn khu trú, chưa xâm lấn cấu trúc sâu.
Mô bệnh học (sinh thiết): Xác nhận ung thư biểu mô tế bào đáy vùng rãnh mũi-má với đặc điểm đặc biệt nguy hiểm: đồng thời mang ba thể – u nhỏ, nông và thâm nhiễm.
CT scan và MRI vùng đầu – mặt – cổ: Ghi nhận tổn thương còn khu trú, chưa xâm lấn cấu trúc sâu.
Điểm khiến ca bệnh này phức tạp hơn bình thường nằm ở chỗ: bệnh nhân đang mang đồng thời ba thể mô bệnh học trong cùng một tổn thương – trong đó thể thâm nhiễm có tính xâm lấn âm thầm dưới da, không biểu hiện rõ trên lâm sàng. Với đặc điểm sinh học này, ranh giới thực sự của khối u thường rộng hơn nhiều so với những gì có thể nhận thấy bằng mắt thường hay trên hình ảnh lâm sàng – đây là thách thức chuyên môn lớn ngay cả với các phẫu thuật viên giàu kinh nghiệm.
Thêm vào đó, vị trí tổn thương tại vùng rãnh mũi-má và môi trên thuộc "vùng nguy cơ cao" (vùng H của mặt) – nơi da mỏng, giải phẫu phức tạp và có nhiều cấu trúc quan trọng nằm sát nhau. Đây là một trong những vị trí được y văn thế giới xếp vào nhóm cần tiếp cận chuyên sâu nhất trong điều trị BCC.
Sau hội chẩn chuyên môn, bệnh nhân được chỉ định điều trị bằng phẫu thuật Mohs kết hợp tạo hình tổn khuyết – phương pháp tiên tiến nhất hiện nay trong điều trị BCC nguy cơ cao và tái phát.
Phẫu thuật Mohs là gì?
Phẫu thuật Mohs là kỹ thuật cắt bỏ ung thư da từng lớp mỏng, kiểm tra vi thể ngay trong phòng mổ để đảm bảo lấy hết 100% mô ung thư trong khi bảo tồn tối đa mô lành xung quanh. Phương pháp này cho tỷ lệ điều trị khỏi lên tới 90–95% với BCC tái phát – vượt trội hẳn so với phẫu thuật thông thường.
Trên thế giới, ung thư biểu mô tế bào đáy là loại ung thư phổ biến nhất ở người da trắng, với tỷ lệ mắc ngày càng gia tăng. Tại Việt Nam, BCC cũng được ghi nhận với tần suất ngày càng tăng, thương tổn hay gặp đặc biệt ở vùng da hở thường xuyên tiếp xúc ánh nắng như mặt, tai và cổ. Bệnh thường khởi phát âm thầm, không đau, không ngứa, dễ bị nhầm là nốt ruồi, u lành hoặc sẹo thông thường.
Đặc điểm nổi bật của BCC là nguy cơ tái phát vẫn hiện hữu ngay cả sau khi đã được điều trị theo phác đồ chuẩn – đặc biệt với các thể mô bệnh học có tính xâm lấn cao như thể thâm nhiễm hay thể u nhỏ. Điều này không phản ánh hạn chế của một cơ sở điều trị cụ thể nào, mà xuất phát từ bản chất sinh học phức tạp của khối u: ranh giới vi thể của BCC thường rộng hơn nhiều so với những gì quan sát được trên lâm sàng, khiến việc kiểm soát diện cắt là thách thức đặt ra cho toàn ngành.
Khi nào cần đi khám?
Khi thấy cơ thể có một trong các dấu hiệu sau:
Xuất hiện nốt sần hoặc mảng da bóng, trong suốt, màu hồng hoặc màu da, có thể có giãn mạch nhỏ xung quanh.
Vết loét không lành, hoặc lành rồi lại tái phát nhiều lần.
Vùng da dày cứng, ranh giới không rõ, đặc biệt ở mặt, tai, cổ hoặc vùng da thường xuyên tiếp xúc ánh nắng.
Sẹo cũ có dấu hiệu thay đổi: cứng hơn, sưng lên, đổi màu.
Vết loét không lành, hoặc lành rồi lại tái phát nhiều lần.
Vùng da dày cứng, ranh giới không rõ, đặc biệt ở mặt, tai, cổ hoặc vùng da thường xuyên tiếp xúc ánh nắng.
Sẹo cũ có dấu hiệu thay đổi: cứng hơn, sưng lên, đổi màu.
Người dân hãy chủ động đến khám tại cơ sở chuyên khoa da liễu để được đánh giá toàn diện. Với BCC, việc phối hợp đa chuyên khoa – đặc biệt là với chuyên khoa da liễu – từ giai đoạn chẩn đoán ban đầu giúp tối ưu hóa kế hoạch điều trị và giảm nguy cơ tái phát lâu dài.
Đối với những người bệnh đã từng điều trị BCC:
Tái khám định kỳ theo lịch hẹn của bác sĩ chuyên khoa, kể cả khi vết thương trông có vẻ đã ổn định
Ngay khi phát hiện vùng sẹo cũ có dấu hiệu thay đổi (cứng, dày, đổi màu, sưng lên), hãy thông báo với bác sĩ điều trị sớm nhất có thể
Với các trường hợp BCC tái phát, BCC vùng mặt hoặc có thể mô bệnh học nguy cơ cao, nên tham khảo ý kiến bác sĩ để được tư vấn về phẫu thuật Mohs – phương pháp được chỉ định cho nhóm bệnh nhân này.
Ngay khi phát hiện vùng sẹo cũ có dấu hiệu thay đổi (cứng, dày, đổi màu, sưng lên), hãy thông báo với bác sĩ điều trị sớm nhất có thể
Với các trường hợp BCC tái phát, BCC vùng mặt hoặc có thể mô bệnh học nguy cơ cao, nên tham khảo ý kiến bác sĩ để được tư vấn về phẫu thuật Mohs – phương pháp được chỉ định cho nhóm bệnh nhân này.
TS. BS. Nguyễn Hồng Sơn
Nguồn SK&ĐS : https://suckhoedoisong.vn/vi-sao-mo-di-mo-lai-van-khong-het-ung-thu-da-169260428113356735.htm
Tin khác

Mãn kinh khiến xương dễ giòn gãy: Bác sỹ bày cách 'gõ xương 1 phút' đánh thức tế bào tạo xương

một giờ trước

Phẫu thuật thành công ca ung thư cho nam doanh nhân

một giờ trước

Thuốc 'nhắm trúng đích' gen gây ung thư đạt hiệu quả vượt trội trong thử nghiệm giai đoạn đầu

3 giờ trước

Dùng gas thui thịt, hai người bỏng nặng

2 giờ trước

23 học sinh và 2 bảo mẫu nghi ngộ độc thực phẩm ở TP HCM

2 giờ trước

Học sinh lớp 5 bất ngờ đổ gục, ngừng tim trong giờ học

10 phút trước